Уважаемые пациенты! Все вопросы о COVID-19 вы можете задать по телефону горячей линии 8(960)477 41 03
Неделя профилактики аллергических заболеваний

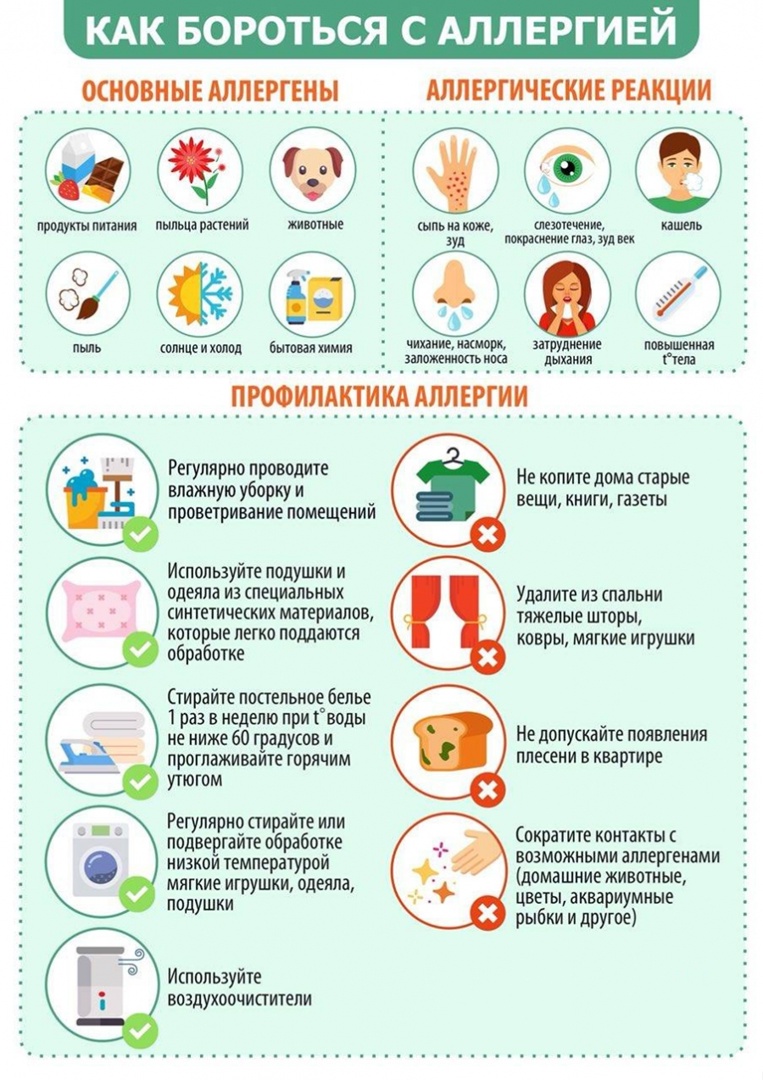
Аллергией называется состояние повышенной чувствительности живого организма по отношению к определенному веществу или веществам (аллергенам), развивающееся при повторном воздействии этих веществ. Физиологический механизм аллергии заключается в образовании в организме антител (защитных клеток), что приводит к понижению или повышению его чувствительности. Аллергия проявляется в виде сильного раздражения слизистых оболочек, кожной сыпи, общего недомогания и других симптомов.
Во всем мире наблюдается устойчивый рост распространенности аллергии: в настоящее время у 30–40% населения выявляют одно или несколько аллергических заболеваний.
К аллергическим заболеваниям относятся астма, ринит, анафилаксия, лекарственная и пищевая аллергия, аллергия на яд насекомых, экзема и крапивница, ангионевротический отек. Появление аллергии зачастую не связано c общим состоянием здоровья человека. Спровоцировать аллергию может любое вещество в любой момент.
Согласно статистике Всемирной организации здравоохранения (ВОЗ), во всем мире от аллергического ринита страдают сотни миллионов людей, а от астмы – около 300 млн. Эти заболевания заметно ухудшают качество жизни как самих пациентов, так и членов их семей и отрицательно сказываются на социально-экономическом благосостоянии общества.
Летнее время – период активного цветения. В июле, например в средней полосе, цветут аллергенные травы (полынь, лебеда, крапива злаки (рожь). B южных регионах во второй половине месяца начинает цвести амброзия. Это один из самых сильных аллергенов. B сухую ветреную погоду, когда пыльца разносится на большие расстояния, вероятность аллергии увеличивается.
Если нет возможности на время перебраться в другую климатическую зону, то нужно придерживаться следующих правил:
- ограничьте время пребывания на открытом воздухе;
- избегайте выездов на природу (в сельскую местность, в лес, на дачу, на пикник);
- держите окна закрытыми (в помещениях, в автомобиле);
- установите дома системы для очистки и фильтрации воздуха, используйте специальные сетки на окна;
- ежедневно проводите влажную уборку;
- вернувшись с улицы, обязательно примите душ, вымойте голову и смените одежду; прополощите рот, промойте глаза и нос физиологическим раствором.
Обязательно обратитесь к врачу, если вы заподозрили аллергию. Врач аллерголог-иммунолог проведет обследование, выявит аллергены, вызывающие реакцию, назначит лекарственные препараты и даст рекомендации по организации быта. Регулярно наблюдайтесь у врача, в том числе и вне сезона обострения.
В случае развития острых аллергических реакций необходимо незамедлительно обратиться к специалисту.